Hallux Valgus - вальгусная деформация (косточка на большом пальце ноги)
Косточка на большом пальце ноги, вальгусная деформация первого пальца стопы, вальгусная деформация большого пальца стопы, халлюкс вальгус, Hallux Valgus, - все эти названия относятся к одной и той же патологии.
Hallux Valgus (Халлюкс Вальгус) - медиальная(внутренняя) девиация первой плюсневой кости и латеральная(наружная) девиация и внутренняя ротация (вращение вокруг своей оси) первого пальца стопы. По сути, является не простой деформацией первого плюсне-фалангового сустава, а сложной деформацией всего медиального луча стопы. Часто сопровождается симптомными деформациями второго пальца стопы. Выделяют две формы: халлюкс вальгус у взрослых и подростковый\ювенильный халлюкс вальгус.
История лечения вальгусной деформации первого пальца стопы.
Термин hallux valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. В 19-м веке было распространено мнение что халлюкс вальгус является следствием разрастания костной ткани первой плюсневой кости и её мягкотканной оболочки из-за плохо подобранной обуви. Поэтому хирургическое лечение чаще всего сводилось к иссечению мягких тканей и удалению экзостоза. Хирурги на протяжении длительного времени считали данную патологию неинтересной, что во многом объясняет медленное развитие понимания причин возникновения данного заболевания. Первая операция направленная на коррекцию деформации выполнена Reverdin 4 мая 1881 года в Генфере, после удаления экзостоза была выполнена клиновидная резекция с противоположной стороны что стало праобразом последующих операций по коррекции вальгусной деформации при помощи остеотомии. Начиная с этой самой первой остеотомии были предложены многочисленные модификации, с добавлением латерального релиза, проксимальной остеотомией, Z-образной остеотомией, дистальной остеотомией, - всего порядка 150 различных операций. Многие модификации мало отличались друг от друга и для неопытного специалиста могли бы показаться идентичными. Но и сейчас продолжаются поиски лучшей остеотомии с целью добиться наиболее стабильного и надёжного результата.
Эпидемиология вальгусной деформации первого пальца стопы.
Вальгусная деформация первого пальца стопы является широко распространенной патологией. По данным министерства здравоохранения США она встречается у 1 % населения. В своём исследовании Gould обнаружил увеличение частоты с возрастом: по его данным халлюкс вальгус имеют 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. Также отмечается преобладание Hallux Valgus среди женщин (по разным данным в 2-4 раза чаще чем у мужчин), хотя вполне возможно, что это относится к частоте обращений, что в свою очередь может быть связано с желанием женщин носить неудобную обувь и косметическими запросами, а не болевым синдромом. Также отмечено, что существует генетическая предрасположенность к Халлюкс Вальгус, с распространением заболевания в семьях, но конкретные гены отвечающие за развитие заболевания пока не выявлены.
Этиология вальгусной деформации первого пальца стопы.
Несмотря на широко распространенное мнение, обувь на высоких каблуках и обувь с узким мысом не вызывает Халлюкс Вальгус. Но, в случае когда такая деформация уже имеется, данные виды обуви приводят к избыточной травматизации мягких тканей с внутренней стороны первого плюсне-фалангового сустава, что провоцирует болевой синдром. Кроме того узкая обувь может сама по себе провоцировать медиальную боль и компрессию нервов. Нельзя выделить единственную причину Hallux Valgus, на сегодняшний день специалисты сходятся во мнении что это мультифакториальное заболевание с комплексом биомеханических, травматических и метаболических причин.
Наиболее распространенной и наиболее трудной для понимания является теория биомеханической нестабильности. Её провоцируют икроножный, и икроножно-камбаловидный эквинус, динамическая или ригидная плосковальгусная деформация стопы, динамическая или ригидная варусная деформация плюсны, дорсифлексия первого луча, гипермобильность клиновидно-плюсневого сустава или короткая первая плюсневая кость. Чаще всего избыточная пронация (внутренняя ротация) в предплюсневых и подтаранном суставе компенсируют вышеперечисленные деформации во время цикла ходьбы. Умеренная пронация стопы необходима для того чтобы погасить силу столкновения стопы с землёй при ходьбе. Однако избыточная пронация создаёт избыточную гипермобильность предплюсны, что в свою очередь нарушает стабильность и препятствует обратному процессу ресупинации в цикле ходьбы. Это приводит к формированию стойкого рычага, что делает толчок стопой затруднительным.
Для нормального толчка стопой необходимо 65° дорсифлексии (тыльного сгибания) в первом предплюсне-плюсневом суставе, только 20-30° из них происходят за счёт собственно большого пальца. Остальные 40° происходят за счёт подошвенного смещения первой плюсневой кости в сесамовидном комплексе. По этой причине для толчка приходится увеличивать подошвенное сгибание первого луча стопы на уровне первого плюсне-фалангового сустава, в сесамивидном комплексе. Это приводит к значительной перегрузке первого плюсне-фалангового сустава и провоцирует развитие вальгусной деформации первого пальца стопы. Если вследствие гиперпронации предплюсны суставы стопы приобретают избыточную подвижность, происходит поперечное распластывание стопы, 2-4 плюсневые кости начинают смещаться кнаружи, а первая плюсневая кость, наоборот, кнутри, избыточно нагруженный сесамовидный коплекс продолжает тянуть за основание основной фаланги первого пальца, что в свою очередь приводит к отклонению первого пальца кнаружи. В случае отсутствия такой гиперподвижности, формируется Hallux Rigidus.
Метаболические расстройства которые приводят к вальгусной деформации первого пальца стопы включают подагру, ревматоидный артрит, псориатический артрит, заболевания соединительной ткани, такие как синдром Элерса-Данлоса, синдром Марфана, синдром Дауна, синдром повышенной растяжимости связок. К нейромышечным причинам можно отнести рассеянный склероз, болезнь Charcot-Marie-Tooth, церебральный паралич. Также к вальгусной деформации могут приводить травматические причины: переломы костей медиального луча, посттравматические артрозы, вывихи первого пальца, turf toe и пр. Также провоцирующими факторами могут стать аномалии длинны плюсневых костей, варусная и вальгусная деформация коленного сустава, ретроторсия бедра.
Патофизиология вальгусной деформации первого пальца стопы.
В норме во время ходьбы hallux и остальные пальцы стопы остаются параллельными продольной оси стопы, вне зависимости от приведения и внутренней ротации стопы. Это связано с силой одновременно передаваемой посредством сухожилия мышцы приводящей большой палец, разгибателя большого пальца, и сгибателей большого пальца стопы. В случае повышенной мобильности сустава разгибатель большого пальца, проходящий более латерально (кнаружи) от центральной оси начинает смещать первый палец в свою сторону. При этом сухожилия натягиваясь во время ходьбы работают как тетива лука, приводя к выгибанию всего первого луча по направлению кнутри. Головка первой плюсневой кости, смещаясь кнутри, оставляет сесамовидные кости снаружи. Сесамовидные кости расположенные в толще короткого и длинного сгибателей большого пальца в норме выполняют роль блока, усиливающего силу мышц за счёт изменения вектора нагрузки, а также несут значительную долю массы тела. При их латеральном смещении нагрузка ложится на головки первой и второй плюсневой костей, что приводит к метатарсалгии. Медиальные отделы капсулы первого плюсне-фалангового сустава натягиваются, в то время как латеральные сокращаются. Далее основной деформирующей силой становится мышца приводящая большой палец. Продолжающееся отклонение большого пальца кнаружи приводит к тому что место прикрепления мышцы приводящей большой палец смещается кнаружи и в подошвенную сторону. С этого момента вместо приведения данная мышца начинает сгибать и ротировать кнутри основную фалангу большого пальца.
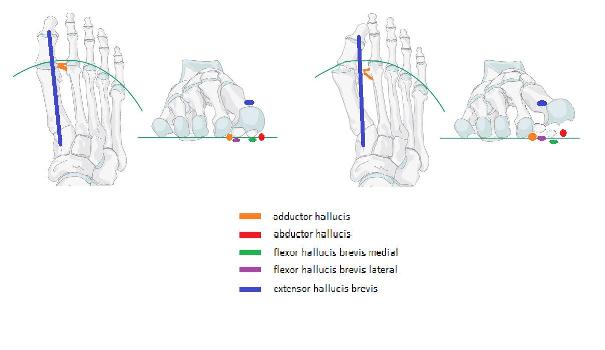
Изменение направления векторов действия сил при вальгусной деформации первого пальца стопы.
Симптомы вальгусной деформации первого пальца стопы.
Чаще всего пациенты обращаются с постепенно нарастающей глубокой или острой болью в области первого плюсне-фалангового сустава при ходьбе, что свидетельствует о дегенеративных изменениях суставного хряща. Также пациент может предъявлять жалобы на боль в области головки первой плюсневой кости при ношении обуви, при этом боль проходит при ходьбе босиком, что связано с раздражением мягких тканей по внутренней поверхности первого плюсне-фалангового сустава. Часто имеют место оба вида боли. Боль постепенно прогрессирует и на момент обращения может пройти много лет с её начала. Одновременно с болью прогрессирует и деформация. На этом этапе важно отсечь метаболические причины появления болей, требующие медикаментозного лечения. Другим возможным симптомом может быть жгучая боль или покалывание в области тыльной поверхности большого пальца и первого плюсне-фалангового сустава, что происходит при вовлечении в рубцовый процесс медиального кожного нерва. Помимо этого пациенты часто предъявляют жалобы непосредственно на деформацию, изменения второго пальца, формирование мозоли, повреждения кожи, иногда без характерных жалоб на боли.
Диагностика вальгусной деформации первого пальца стопы.
Осмотр. При осмотре важно выделить основную причину и ведущую деформацию, что влияет на дальнейшую тактику лечения. Необходимо осматривать всю нижнюю конечность: внутреннюю и наружную ротацию бедра, вальгусную и варусную деформацию коленного сустава, торсию тибии, дорсифлексию в голеностопном суставе, объём движений в подтаранном суставе, объём движений в суставах предплюсны, нейтральную позицию пяточной кости, вальгусное\варусное отклонение заднего и переднего отделов стоп. Также необходимо оценить степень эластичности\ригидности, оценить выраженность деформации без нагрузки и под нагрузкой. Положение hallux оценивается относительно второго пальца, оценивается степень вальгусного смещения, внутренней ротации, подвывиха в первом плюсне-фаланговом суставе.
Далее измеряется амплитуда движений первого плюсне-фалангового сустава, нормой считается тыльное сгибание до 65° и подошвенное сгибание до 15°. Во время оценки объёма движений также проверяется наличие крепитации и выраженность болевого синдрома при движении. Подобные находки указывают на дистрофические изменения суставного хряща первого плюсне-фалангового сустава, боль без крепитации указывает на его синовит. Следующим этапом измеряется амплитуда активных движений, при этом необходимо обратить особое внимание на то, не усиливается ли отклонение hallux в наружную сторону при движениях, так как это свидетельствует о спаечном процессе в области наружного отдела суставной капсулы. В дальнейшем оценивается объём движений в первом клиновидно-плюсневом суставе, суммарная амплитуда в подошвенно-тыльном направлении не превышает в норме 10 мм, амплитуда движений в поперечной плоскости в норме близка к нулю.
Следующим этапом производится оценка кожных покровов на предмет зон давления. Мозоль в области первого межпальцевого промежутка указывает на избыточную гиперпронацию первого пальца во время ходьбы.
Мозоль в области головки первой плюсневой кости сигнализирует о эквинусном положении стопы, ригидной подошвенной флексии первой плюсневой кости, гипертрофических разрастаниях сесамовидных костей, ригидной вальгусной деформации предплюсны или же полой стопы. Мозоль в области головки второй плюсневой кости свидетельствует об укороченной первой или же удлиненной второй плюсневой кости, дорсифлексии первой плюсневой кости, ретроградной плантарверсии второго пальца за счёт формирования молотообразной деформации второго пальца или же гипермобильности первой плюсневой кости.
Контрактура длинного разгибателя большого пальца встречается только при длительном латеральном подвывихе в первом плюсне-фаланговом суставе или нейромышечных поражениях.
Часто обнаруживаются такие конкурирующие деформации как молотообразная деформация второго пальца, гипермобильная или ригидная плосковальгусная стопа. Нестабильность и деформация второго пальца часто усугубляет и ускоряет деформацию hallux так как исчезает естественное препятствие для его дальнейшего смещения.
Очень важным элементом осмотра является оценка стопы при нагрузке: увеличение степени отведения первого пальца, приведения первой плюсневой кости, появление дорсифлексии свидетельствующей о контрактуре длинного разгибателя большого пальца.
Инструментальные методы диагностики. Для подтверждения диагноза халлюкс вальгус и предоперационного планирования используются рентгенограммы в прямой, боковой, и иногда косой и сесамовидной проекциях. Основными параметрами которые оцениваются рентгенологически являются:
1. угол халлюкс вальгус (в норме менее 15°)
2. межплюсневый угол (в норме менее 9°)
3. Дистальный плюсневый суставной угол (в норме менее 15°)
4. Межфаланговый угол халлюкс вальгус - угол между проксимальными фалангами первого и второго пальцев (в норме менее 10°)
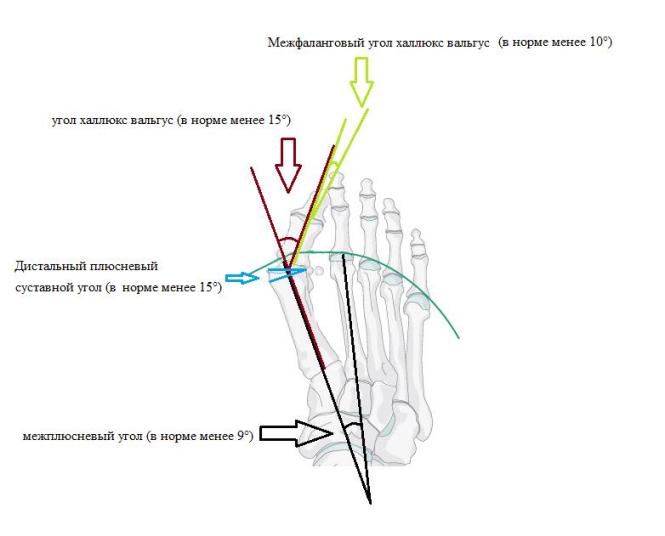
Рентгенологическое определение углов при вальгусной деформации первого пальца стопы.
Лечение вальгусной деформации первого пальца стопы.
Первым этапом лечения производится коррекция обуви, изготовление стелек, применение специальных вкладышей и устройств. При неэффективности консервативного лечения(сохранение болей при ходьбе), а так же при наличии заходящих друг на друга пальцев, молотообразной деформации второго пальца, невритов пальцевых нервов, сесамоидите, воспалительных изменениях в области деформации - показано оперативное лечение.
Хирургические методы лечения можно разделить на следующие группы:
1) операции на мягких тканях
2) дистальная остеотомия (при лёгкой степени, межплюсневый угол менее 13 °)
3) проксимальная или комбинированная остеотомия (при более тяжёлой степени, межплюсневый угол более 13 °)
4) артродез первого клиновидно-плюсневого сустава (при его нестабильности или артрите)
5) другие артродезы (при выраженной деформации, спастичности, артрозе)
6) резекционная артропластика (в группе пожилых больных с низкими функциональными запросами)
В случае, когда речь идёт о ювенильном Hallux Valgus желательно максимально отсрочить операцию. Если это невозможно лучше использовать операции, не затрагивающие проксимальную часть плюсневой кости.
Степени деформации HalluxValgus. Степень тяжести деформации оценивается при помощи рентгенографии, каждой степени соответствует конкретная хирургическая тактика. Необходимость оперативного вмешательства в большей степени обусловлена выраженностью болевого синдрома и ограничениями в повседневной активности пациента, а не косметическим дефектом.
|
Степень деформации |
Угол вальгуса |
Межплюсневый угол |
Дополнительно |
Операция |
|
Лёгкая |
<25° |
<13° |
Дистальные остеотомии |
Шевронная остеотомия + Операция МакБрайда, + Акин при межфаланговом халлюкс вальгус |
|
Средняя |
26-40° |
13-15° |
Проксимальная ± дистальная остеотомия |
Шевронная остеотомия + Операция МакБрайда, + Акин |
|
|
|
|
|
Проксимальная остеотомия + Операция МакБрайда |
|
Тяжёлая |
41-50° |
16-20° |
Двойная остеотомия |
Проксимальная остеотомия + Шевронная остеотомия + Операция МакБрайда |
|
|
|
|
|
Операция Лапидус + остеотомия Акин |
|
|
|
|
Пожилые \ с низкими запросами |
Остеотомия Келлера |
|
|
|
|
Ювенильный халлюкс вальгус |
Остеотомия клиновидной кости (молодой возраст), двойная остеотомия ( если позволяет скелетная зрелость) |
Техника операций при вальгусной деформации первого пальца стопы.
Мягкотканные операции. Модифицированная операция Мак-Брайда ( McBride)
Чаще всего используется при средневыраженной деформации (угол hallux valgus менее 25°, межплюсневый угол менее 15°), часто выполняется одновременно с резекцией внутренней бугристости, остеотомией первой плюсневой кости, артродезом первого клиновидно-плюсневого сустава (Лапидус). Суть операции Мак-Брайда заключается в отсечении мышцы приводящей большой палец от фибулярной сесамовидной кости, латеральной капсулотомии, натяжении медиальной капсулы за счёт её дупликатурирования. Операция может быть дополнена подшиванием сухожилия приводящей большой палец мышцы к наружной части капсулы сустава, или непосредственно к головке первой плюсневой кости.
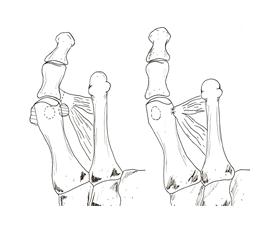
Модифицированная операция Мак-Брайда при вальгусной деформации первого пальца стопы.
Дистальные плюсневые остеотомии.
Подходят для умеренной деформации (угол халлюкс вальгус менее 40 °, межплюсневый угол менее 13°)
Наиболее широко распространенной является Шевронная остеотомия. Возможно использование более проксимального и более дистального вариантов, с последующей установкой винта в косой продольной или поперечной плоскости. (http://www.youtube.com/watch?v=pcXjb-ghohM).
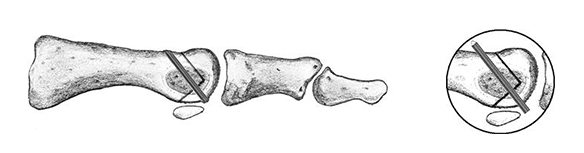
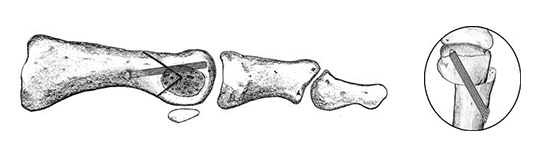
Шевронная остеотомия при вальгусной деформации первого пальца стопы
Ниже приведены другие варианты дистальных остеотомий при халлюкс вальгус.
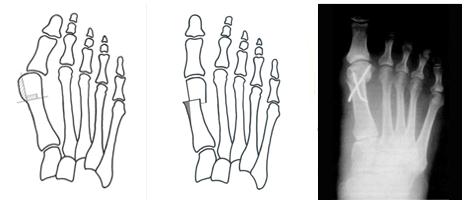
Остеотомия Митчелла при вальгусной деформации первого пальца стопы.
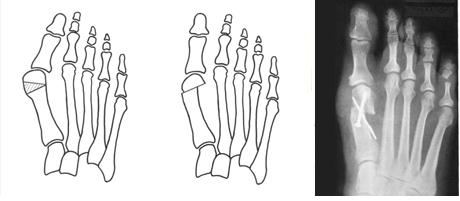
Остеотомия Аустина при вальгусной деформации первого пальца стопы
Проксимальные остеотомии. Показаны при средней тяжести заболевания (угол халлюкс вальгус более 40°, межплюсневый угол более 13°). Наибольшее распространение получили перекрёстная остеотомия, остеотомия скарф, клиновидная остеотомия, остеотомия Лудлоффа.
Перекрёстная остеотомия - обеспечивает высокую стабильность и большой простор для манёвра в коррекции как медиального отклонения плюсневой кости так и её длинны.
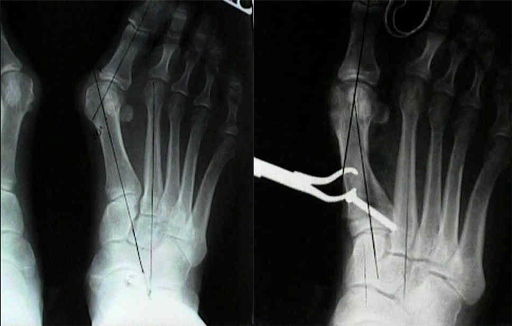
Остеотомия Лудлоффа при вальгусной деформации первого пальца стопы
Скарф остеотомия является одной из наиболее популярных методик лечения Hallux Valgus, наряду с шевронной остеотомией. (http://www.youtube.com/watch?v=8wmvARFjZVM&index=3&list=PLYUX9ZYOBxWzyRTn_HqBMKqMynuvXp1sV)
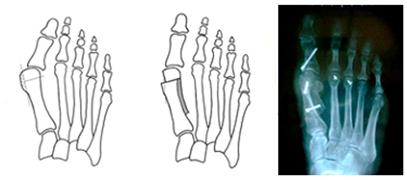
Скарф остеотомия при вальгусной деформации первого пальца стопы.
Двойные (проксимальная+дистальная) остеотомии используются в случаях тяжёлых деформаций (угол халлюкс вальгус более 40°, межплюсневый угол 16-20°).
Клиновидная остеотомия основания первой плюсневой кости. Применяется в тех случаях когда желательно увеличить длину первой плюсневой кости. Может выполняться без использования каких либо металлофиксаторов. Показана для молодых пациентов со средней степенью деформации.
Клиновидная остеотомия основания первой плюсневой кости.
Остеотомия первой клиновидной кости используется в случаях ювенильного Hallux Valgus, когда нельзя выполнить остеотомию первой плюсневой кости по причине незакрытых зон роста.
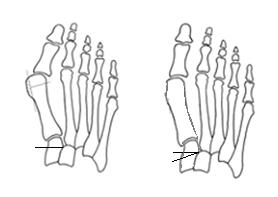
Остеотомия первой клиновидной кости.
Остеотомия Акин часто дополняет Шевронную и другие остеотомии, в случаях когда коррекция медиального отклонения первой плюсневой кости недостаточна для выведения большого пальца в нормальное положение.
Операция Лапидус при вальгусной деформации первого пальца стопы.
Артродез первого плюсне-фалангового сустава. Используется в лечении вальгусной деформации первого пальца стопы в случаях церебрального паралича, синдрома дауна, ревматоидном артрите, подагре, выраженном артрите, синдроме Элерса-Данлоса.
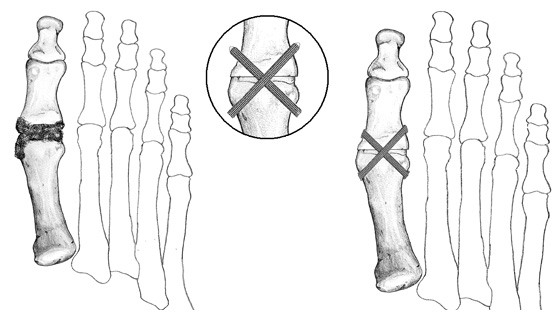
Артродез первого плюсне-фалангового сустава.
Резекционная артропластика (операция Келлера). Практически не используется. Иногда показана пожилым пациентам с низкими функциональными запросами.
Операция Келлера при вальгусной деформации первого пальца стопы.
Послеоперационное ведение, реабилитация, после операций по поводу вальгусной деформации первого пальца стопы.
После хирургического лечения вальгусной деформации 1 пальца следует 6 месячный реабилитационный период. Его можно разделить на 3 этапа: острый послеоперационный период (0-6 недель), восстановительный реабилитационный период (6-12 недель), отдалённый реабилитационный период (12 недель - 6 мес).
Первые сутки после операции - постельный режим, возвышенное положение нижних конечностей, холод местно - 20 мин 5-6 раз в день, анальгетики.
Вторые сутки после операции - перевязка, умеренная ходьба в специальной обуви,

Обувь для разгрузки переднего отдела стопы.
возвышенное положение нижних конечностей, холод местно - 20 мин 5-6 раз в день, анальгетики.
По мере стихания болевого синдрома - постепенное начало разработки объёма пассивных движений в суставах стопы.
Две недели после операции - снятие швов, продолжение увеличения объёма пассивных движений. Ходьба в специальной обуви. При болях - возвышенное положение нижних конечностей, холод местно, анальгетики.
Шесть недель после операции - контрольная рентгенография, при удовлетворительной картине - постепенный переход на обычную обувь, разработка объёма активных движений.
12 недель после операции - полный переход на обычную обувь, начало лёгкой спортивной нагрузки.
Шесть месяцев после операции - полное восстановление, никаких ограничений.
Осложнения при операциях по поводу вальгусной деформации первого пальца стопы.
Наиболее частым осложнением считается повторное возникновение деформации (от 2 до 16%). Причиной может быть недооценка степени деформации, недостаточная коррекция межплюсневого угла, неадекватный связочный баланс. Также может быть спровоцировано несоблюдением пациентом реабилитационного протокола.
Инфекционные осложнения встречаются в 1-2 % случаев после хирургического лечения халлюкс вальгус.
Аваскулярный некроз. Медиальная капсулотомия может привести к нарушению кровоснабжения головки первой плюсневой кости в небольшом проценте случаев.
Несращение с метатарсалгией - чаще наблюдается после Лапидус и перекрёстной остеотомии при избыточном укорочении первого луча стопы и связано с перегрузкой остальных плюсневых костей.
Hallux Varus связано с гиперкоррекцией вальгусной деформации, избыточным латеральным релизом, латеральной сесамоидэктомией.
Крючковидная деформация первого пальца - связана с повреждением сгибателя большого пальца, чаще встречается после операции Келлера.
Метатарсалгия 2 плюсневой кости - часто сопровождает hallux valgus, может проявится по принципу доминантности боли, для лечения используется остеотомия по Вейлю.
Онемение первого польца, парестезии, боль в проекции послеоперационного рубца, невромы - могут образоваться в области медиального разреза как следствие травматизации медиальной ветви дорсального кожного нерва.
Прогрессирование артроза первого плюсне-фалангового сустава, снижение объёма движений, усугубление болей может стать следствием избыточной травматизации суставного хряща во время операции, наличия сопутствующей метаболической патологии.
Статья предназначена для информирования о заболевании и тактике лечения. Самолечение представляет опасность для вашего здоровья.
Ниже приведём клинический пример нашей работы. Пациентка З. 38 лет, жалобы на распластывание стопы, образование болезненной шишки в области большого пальца, деформацию 3го пальца, натоптыш под головками 2-3-4 плюсневых костей. Выполнен реконструктивный хирургический комплекс - Z-образная остеотомия первой плюсневой кости, клиновидная остеотомия основной фаланги 1го пальца, миниинвазивная дистальная остеотомия 2-3-4 плюсневых костей, миниинвазивная остеотомия средней фаланги 3 пальца.
Операция выполнена 17.01.2024 в нашей клинике по полису ОМС
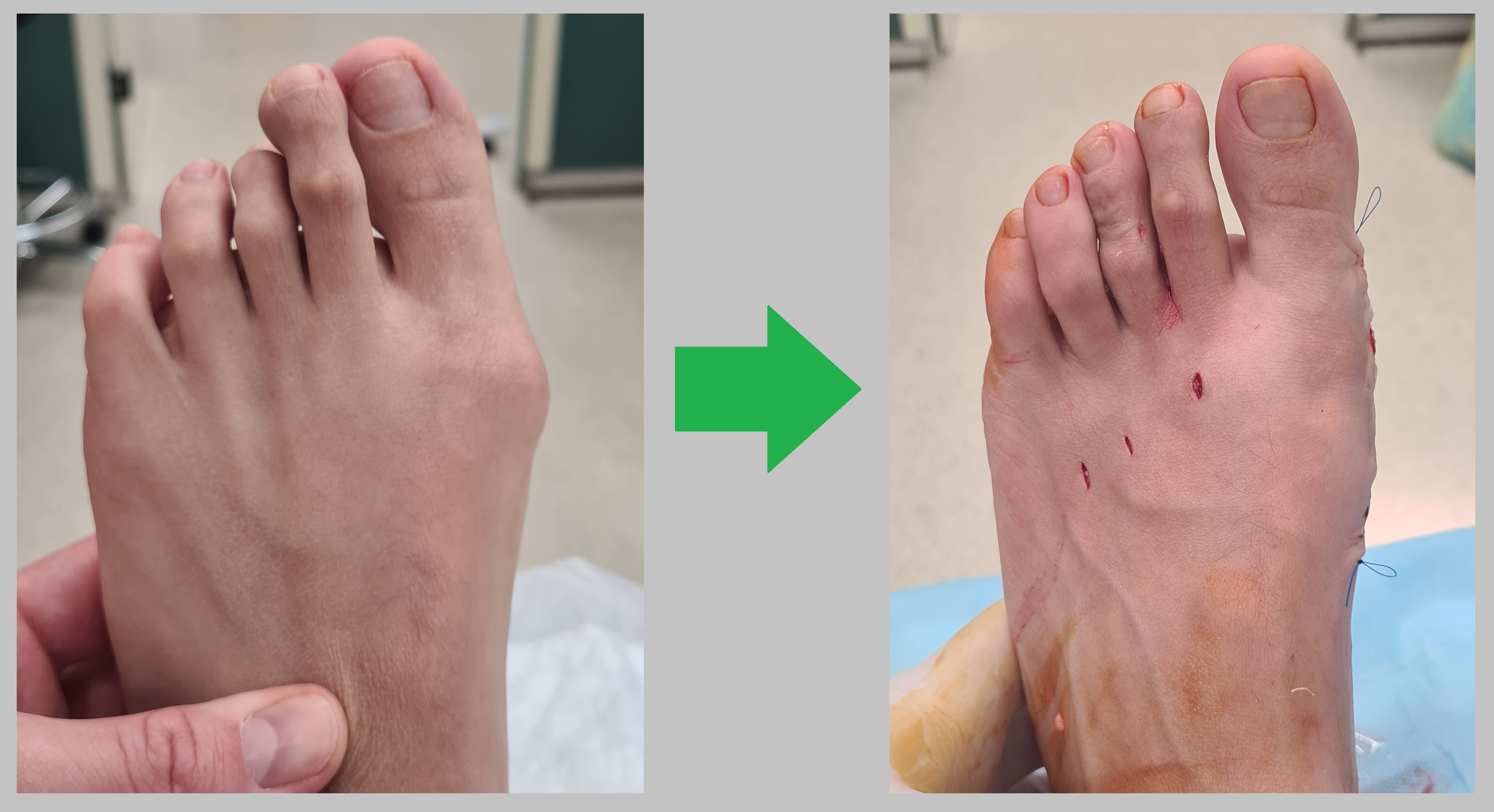
Операция по коррекции вальгусной деформации стопы (косточка на ноге, шишка на ноге) от 15.05.2024 выполнена в нашем центре бесплатно по полису ОМС.
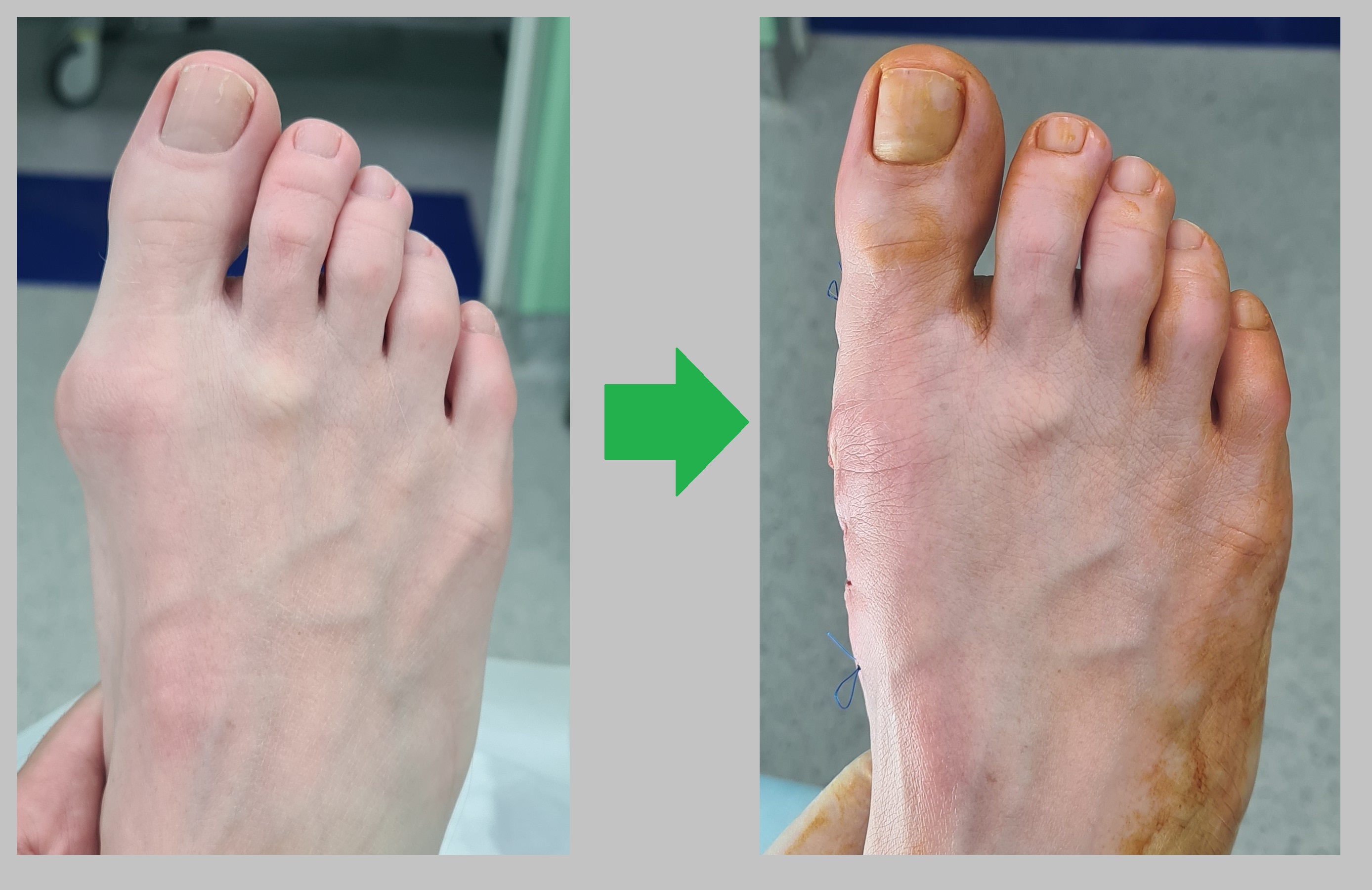
Клинический пример.
Операция при халюс вальгус от 24.06.2024
Пациентка И. 58 лет. Беспокоит наличие косточки, шишки в области большого пальца ноги. Болезненный натоптыш под головками 2-3-4 плюсневых костей. Деформация прогрессирует длительное время, но около 2 лет начала доставлять выраженные неудобства – боль при ходьбе, трудности с подбором обуви.
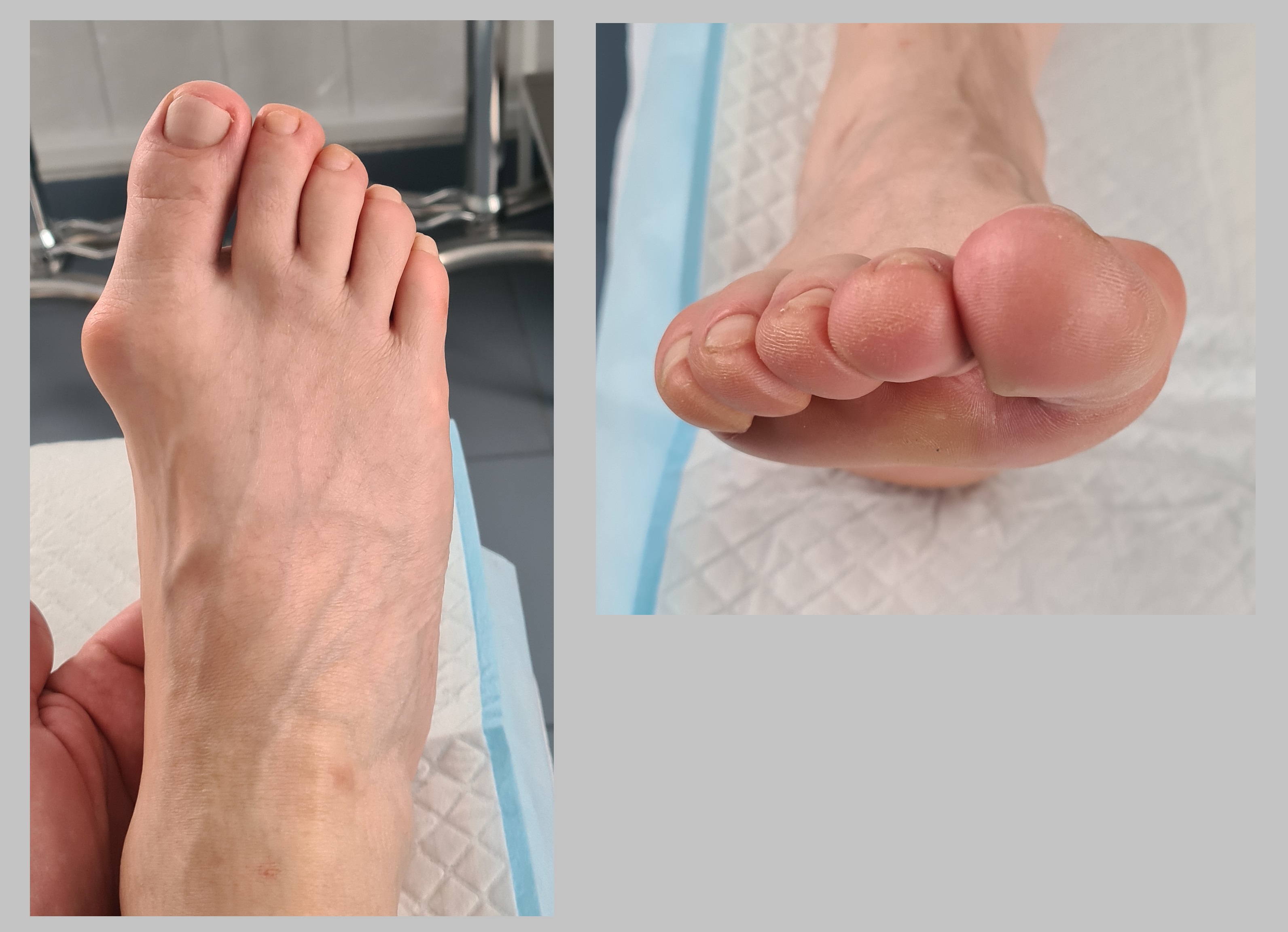
Предоперационная картина. Помимо наружного искривления большого пальца стопы и наличия «косточки» в области головки 1 плюсневой кости, пациентку беспокоит болезненный натоптыш под головками 2-3-4 плюсневых костей. Это вызвано перераспределением нагрузки.
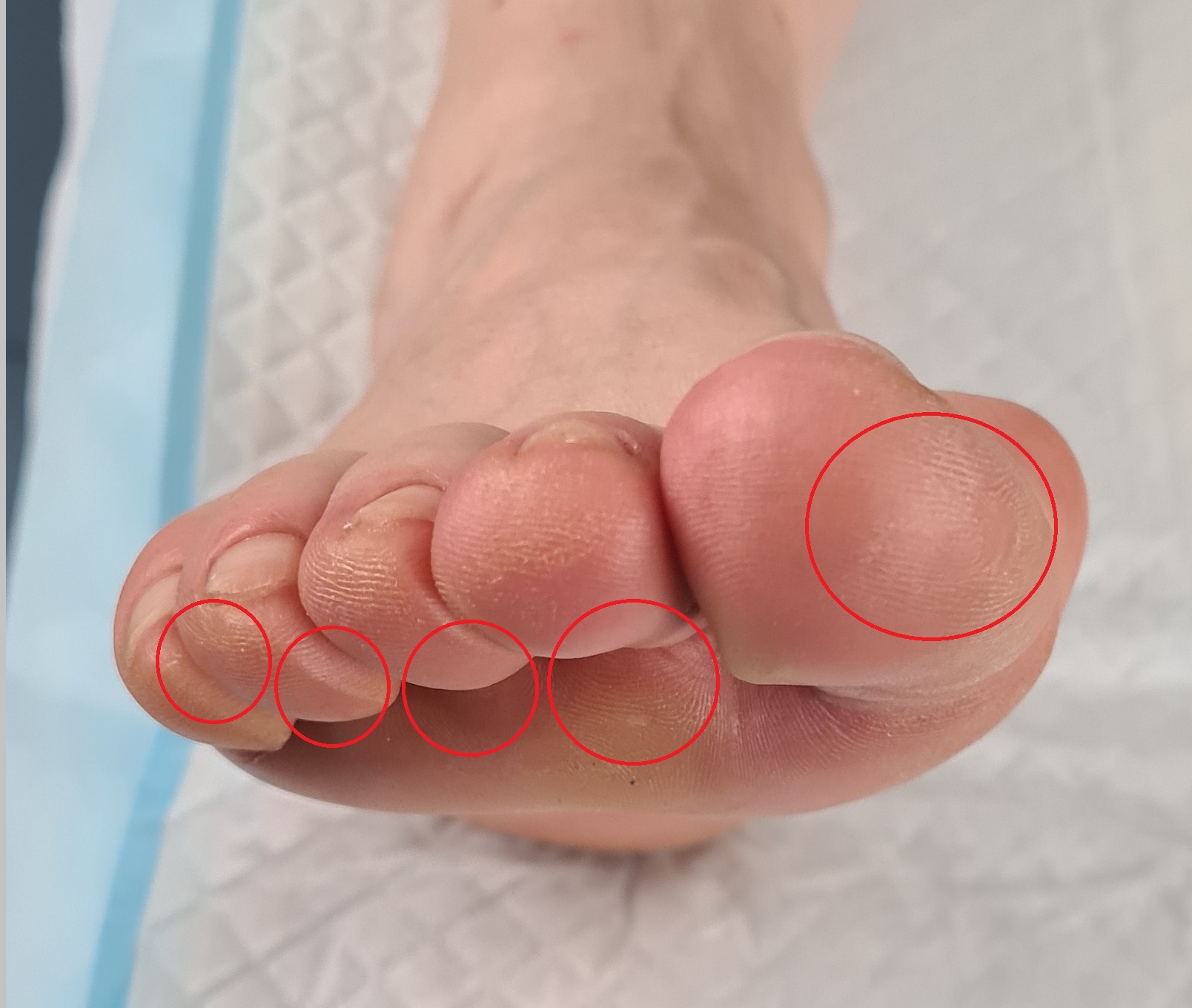
В норме головка 1й плюсневой кости располагается на одном уровне с головками 2-3-4, но при прогрессировании поперечного распластывания стопы, головка 1й плюсневой поднимается вверх, и нагрузка с неё переходит на головки 2-3-4 плюсневых. Поэтому под ними возникает утолщение кожи и появляется болевой синдром. В дальнейшем это приводит к развитию молоткообразной деформации 2-3-4 пальцев.
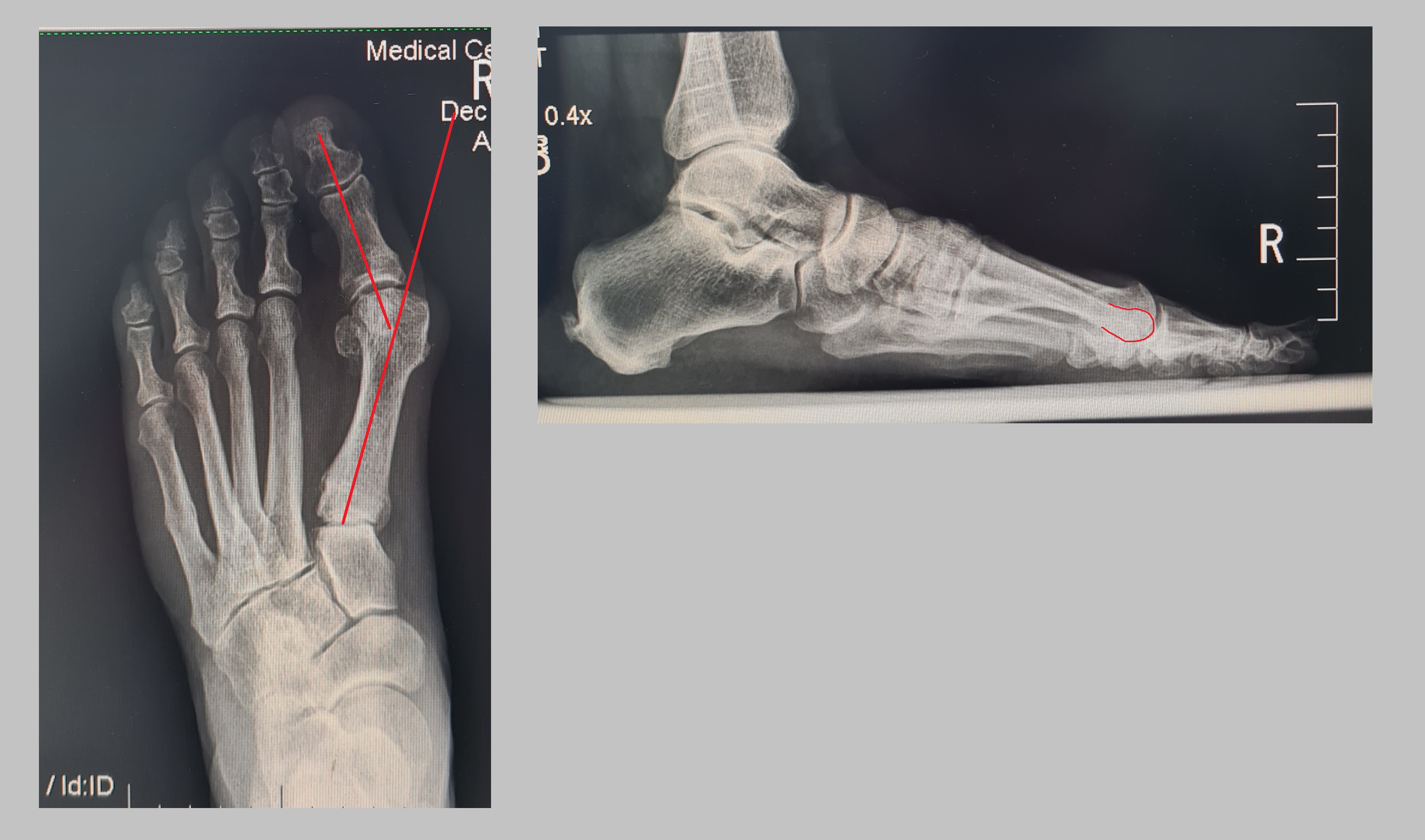
На рентгенограммах стопы с нагрузкой также хорошо видно насколько выше стоит головка 1й плюсневой кости.
Выполнена хирургическая коррекция деформации.
- Z-образная остеотомия 1й плюсневой кости
- Клиновидная остеотомия основной фаланги большого пальца
- Миниинвазивная чрескожная дистальная остеотомия 2-3-4 плюсневых костей
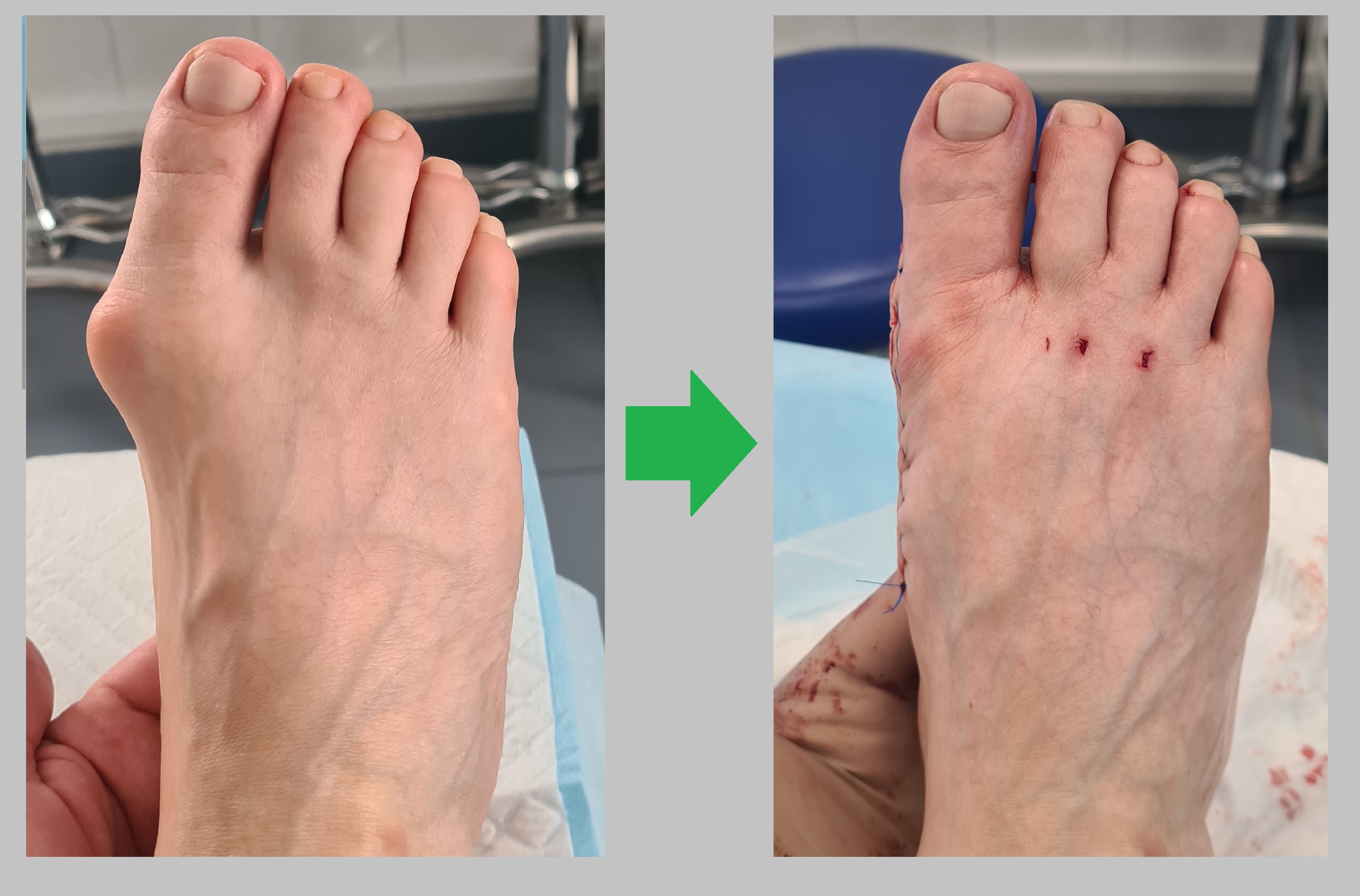
Достигнута коррекция отклонения большого пальца стопы.
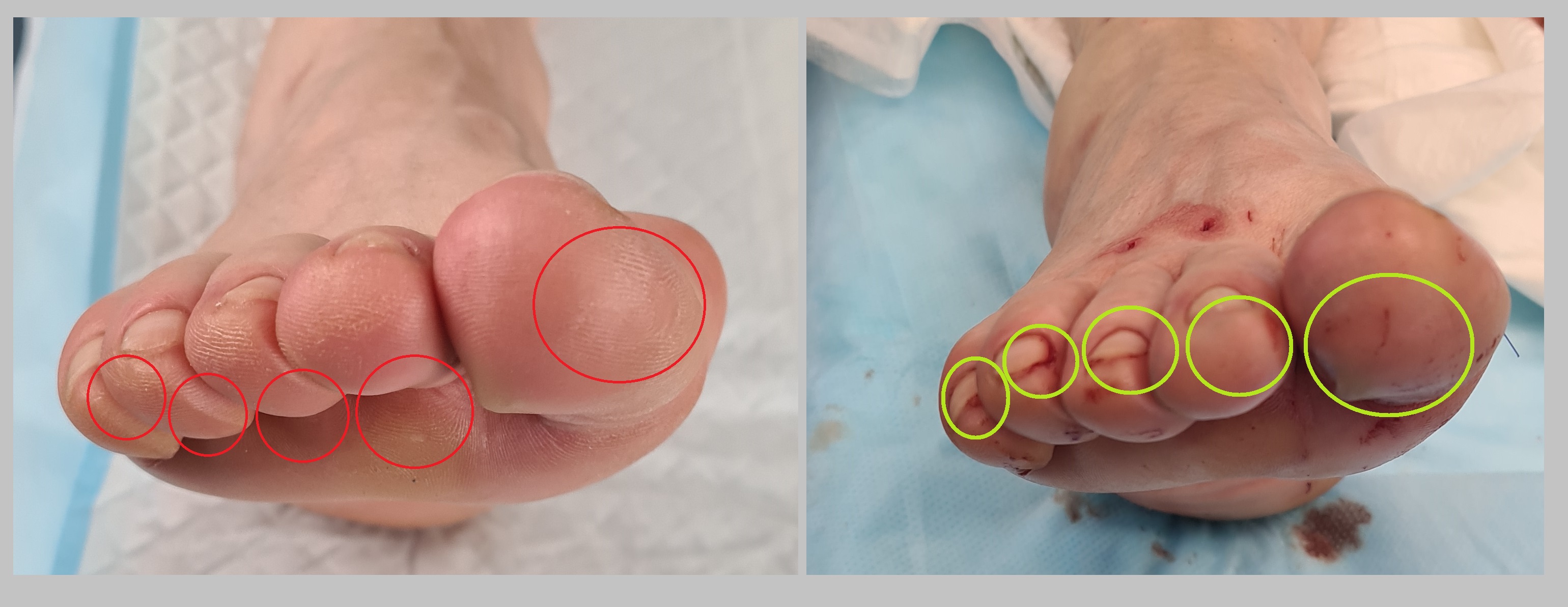
Головка 1й плюсневой кости опущена в подошвенную сторону. Головки 2-3-4 плюсневых костей приподняты. Таким образом происходит коррекция поперечного плоскостопия.
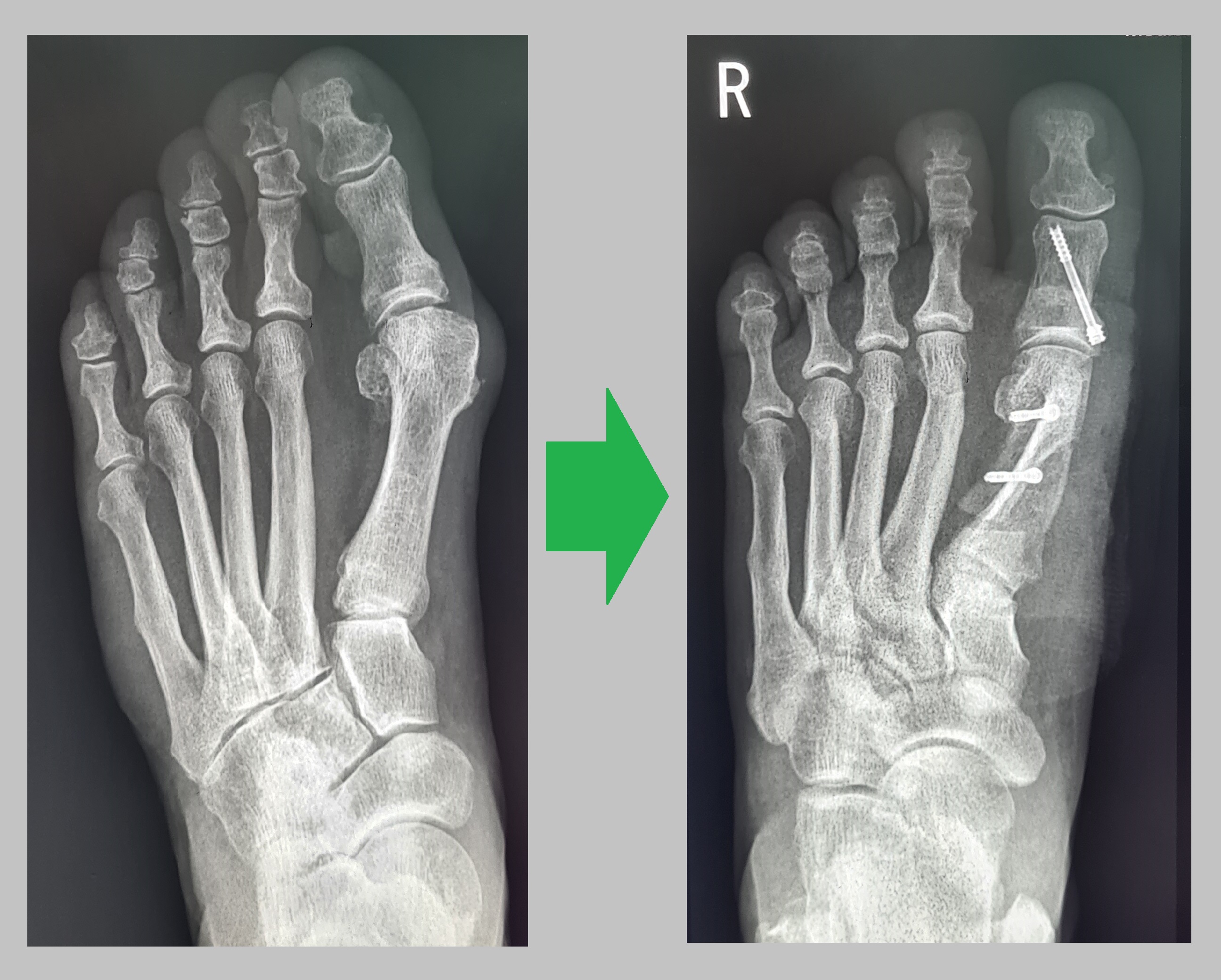
Рентгенологически также определяется хорошая коррекция как угла отклонения большого пальца так и угла между 1 и 2 плюсневой костью.
Послеоперационный протокол стандартный.
6 недель в послеоперационной обуви с разгрузкой переднего отдела стопы. Через 4 недели разрешается полная нагрузка дома без обуви, но при длительных прогулках используется специальная обувь.
Первые 3 суток рекомендуется большую часть времени находится в положении лёжа\сидя, с ногой на подушке, для уменьшения отёка и болевого синдрома.
Швы снимаются через 2 недели.
Рекомендуется проводить тейпирование 1го пальца в положении небольшой гиперкоррекции до 12 недель для достижения оптимального косметического результата.

Автор статьи:
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.